Identifique os gatilhos que agravam a dor e as lesões do cobreiro, prevenindo sequelas como a neuralgia pós-herpética.
Resuma este artigo com IA:
Acompanhe nossos conteúdos com prioridade no Google
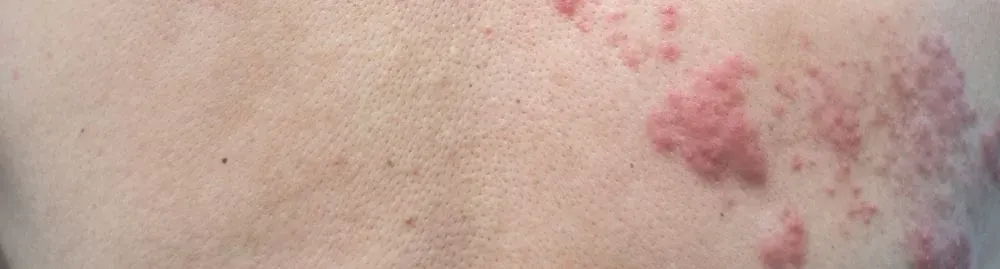
De repente, você sente um formigamento, seguido de dor e uma erupção cutânea que se espalha por uma parte do corpo. Se essa descrição se assemelha à sua experiência, é possível que esteja lidando com a herpes zoster, popularmente conhecida como cobreiro. A boa notícia é que, com o tratamento adequado e algumas precauções, é possível controlar a doença. A má notícia é que certas atitudes e condições podem piorar o quadro, prolongando o sofrimento e aumentando o risco de complicações. Você sabe o que pode agravar a herpes zoster e como se proteger?
Infectologistas são os médicos indicados para esse tipo de acompanhamento de quadros infecciosos. A Rede Américas conta com especialistas renomados atendendo em vários hospitais brasileiros.
A herpes zoster é uma infecção viral causada pelo mesmo vírus da catapora, o varicela-zoster (VVZ). Após a recuperação da catapora, o vírus não é eliminado do corpo; ele permanece adormecido nos gânglios nervosos. Em algumas pessoas, por motivos específicos, esse vírus pode ser reativado anos ou décadas depois, causando a herpes zoster.
A reativação do VVZ geralmente ocorre quando há uma queda na imunidade do indivíduo. A queda na imunidade é o principal fator que agrava a herpes zoster, pois permite que o vírus se multiplique e cause dor e lesões.
O enfraquecimento das defesas naturais do corpo é um fator determinante que pode piorar as feridas e aumentar as chances de complicações dolorosas. Essa diminuição da defesa do organismo permite que o vírus "acorde" e se movimente pelos nervos até a pele, manifestando-se como lesões dolorosas e vesículas (bolhas) em uma área específica do corpo. Assim, compreender os gatilhos é importante para evitar o agravamento da doença.
Diversos fatores podem influenciar a intensidade e a duração da herpes zoster, bem como o surgimento de complicações. Identificar e controlar esses aspectos é fundamental para uma recuperação mais rápida e menos dolorosa.
O sistema imunológico é a primeira linha de defesa contra o vírus varicela-zoster. Quando ele está comprometido, o vírus encontra condições favoráveis para se reativar e se manifestar de forma mais agressiva.
Pessoas com doenças crônicas, como diabetes, HIV/AIDS, câncer ou doenças autoimunes, são mais suscetíveis a formas graves de herpes zoster. Essas condições já fragilizam o sistema imune, tornando a resposta do corpo ao vírus menos eficaz. Além disso, procedimentos como transplantes de órgãos ou medula também podem reduzir drasticamente a imunidade.
É importante ressaltar que a baixa imunidade não só facilita a reativação do vírus, mas também eleva o risco de complicações graves. Entre elas, destaca-se o derrame (acidente vascular cerebral), um risco que se torna maior nos primeiros três meses após o início da doença.
O envelhecimento natural do corpo também contribui para a diminuição da capacidade do sistema imunológico de combater infecções. Por isso, a herpes zoster é mais comum e, frequentemente, mais grave em idosos.
O uso de medicamentos imunossupressores, como corticosteroides em altas doses ou drogas quimioterápicas, também enfraquece as defesas, aumentando o risco de piora da doença.
O impacto do estresse e da ansiedade na saúde é vasto, e a herpes zoster não é exceção. Situações de grande tensão emocional podem ser gatilhos para a reativação do vírus e podem agravar os sintomas existentes.
O estresse crônico libera hormônios como o cortisol, que podem suprimir o sistema imunológico. Isso cria um ambiente propício para o vírus varicela-zoster se reativar ou para que os sintomas da doença já instalada se intensifiquem, incluindo a dor e a extensão das lesões.
Estudos indicam que o estresse emocional não só pode desencadear a herpes zoster, mas também está associado a um risco significativamente maior de infartos e derrames nos meses que se seguem ao aparecimento das lesões cutâneas.
As bolhas da herpes zoster são bastante sensíveis e coçam. No entanto, coçar, esfregar ou tentar romper as vesículas pode trazer consequências sérias para a pele.
Ao manipular as lesões, a barreira protetora da pele é rompida, expondo a área a bactérias presentes no ambiente ou nas próprias mãos. Essa abertura pode levar a infecções bacterianas secundárias, como impetigo ou celulite, que agravam a inflamação, aumentam a dor e podem deixar cicatrizes permanentes.
A pele afetada pela herpes zoster é extremamente sensível e inflamada. A exposição direta aos raios solares pode piorar essa condição, causando mais irritação, dor e até mesmo queimaduras solares na área afetada.
Além disso, a exposição ao calor intenso e as altas temperaturas do verão podem agravar a sensação de queimação, comum nas lesões, e aumentar o risco de complicações da doença. Proteger a pele com roupas leves e evitar a exposição solar é uma medida importante durante a fase ativa da doença.
Leia também: Para que serve o protetor solar e como escolher?
Embora não seja o fator principal, a alimentação e certos hábitos podem influenciar a resposta do corpo à infecção viral. Manter uma dieta equilibrada é sempre benéfico, mas alguns itens podem ser mais problemáticos durante um quadro de herpes zoster.
Alguns estudos sugerem que o consumo excessivo de alimentos ricos em arginina (como chocolate, nozes e sementes) e pobre em lisina pode, em tese, favorecer a replicação do vírus da herpes.
No entanto, o papel da dieta na progressão da herpes zoster ainda é objeto de pesquisa e não há consenso definitivo. Contudo, evitar cafeína e alimentos ultraprocessados pode contribuir para a redução do estresse e para a manutenção de uma boa saúde geral.
Além da dor aguda e das lesões na pele, a herpes zoster pode levar a complicações sérias, que podem persistir por meses ou até anos. Conhecer essas sequelas ajuda entender quando buscar o tratamento adequado e preventivo.
A neuralgia pós-herpética (NPH) é a complicação mais comum da herpes zoster. Ela se caracteriza por uma dor crônica e intensa que persiste na área afetada, mesmo após a cicatrização das lesões na pele.
Essa dor pode ser debilitante e afetar significativamente a qualidade de vida. A probabilidade de desenvolver NPH aumenta com a idade e com a gravidade da erupção inicial.
Como mencionado, a manipulação das lesões pode abrir portas para bactérias. Infecções secundárias comuns incluem impetigo (infecção superficial), celulite (infecção mais profunda da pele) e erisipela. Essas infecções exigem tratamento com antibióticos e, se não tratadas, podem causar cicatrizes ou disseminação da infecção.
Quando a herpes zoster afeta a região do rosto, especialmente perto dos olhos (herpes zoster oftálmico), as complicações podem ser graves. Elas incluem inflamação da córnea (queratite), glaucoma, catarata e, em casos extremos, perda permanente da visão.
Outras complicações menos comuns, mas graves, podem afetar o sistema nervoso central, resultando em meningite, encefalite ou problemas auditivos.
A prevenção e o manejo adequado da herpes zoster são as melhores estratégias para evitar que a doença piore e para minimizar o risco de complicações. Consulte sempre um médico para um plano de tratamento individualizado.
O tratamento antiviral deve ser iniciado o mais rápido possível, preferencialmente nas primeiras 72 horas após o surgimento dos sintomas. Medicamentos como aciclovir, valaciclovir ou fanciclovir podem reduzir a duração e a gravidade da erupção cutânea, além de diminuir o risco de desenvolver neuralgia pós-herpética. A avaliação médica é indispensável para a prescrição correta.
Mantenha as lesões limpas e secas. Utilize compressas frias e úmidas para aliviar a coceira e a dor. Evite coçar ou estourar as bolhas para prevenir infecções. O médico pode indicar analgésicos de venda livre ou, em casos mais graves, medicamentos mais potentes para controle da dor, incluindo cremes tópicos específicos.
Adote estratégias para gerenciar o estresse, como meditação, yoga, exercícios físicos leves (se a condição permitir) ou hobbies relaxantes. Uma boa noite de sono, uma dieta equilibrada e a manutenção da hidratação também são fundamentais para fortalecer o sistema imunológico.
A vacinação é a forma mais eficaz de prevenir a herpes zoster e suas complicações, incluindo a neuralgia pós-herpética. Existem vacinas disponíveis que são recomendadas para adultos, especialmente para aqueles acima de 50 anos de idade. Converse com seu médico sobre a indicação da vacina para o seu caso.
É fundamental procurar atendimento médico de emergência se você notar qualquer um dos seguintes sinais, que podem indicar uma complicação grave:
Este conteúdo tem caráter informativo e não substitui avaliação médica. Em caso de dúvidas, procure um especialista habilitado.
NAVEGUE PELAS NOSSAS UNIDADES