

Revisado em: 05/03/2026
Resuma este artigo com IA:

Um guia para entender as indicações, benefícios e riscos dos implantes hormonais, do contraceptivo ao polêmico "chip da beleza".
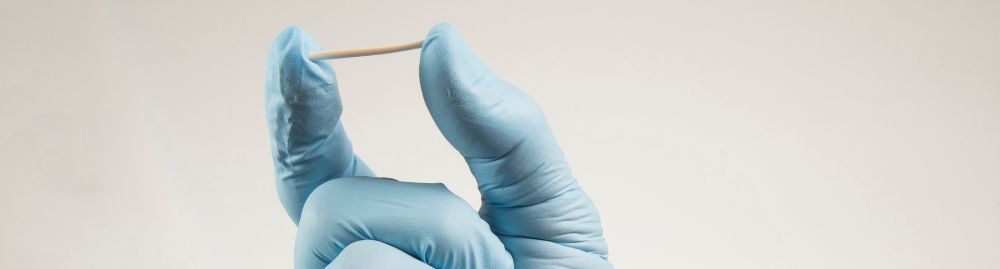
A rotina de lembrar-se da pílula anticoncepcional todos os dias, no mesmo horário, ou a chegada de sintomas incômodos com a menopausa levam muitas mulheres a buscar alternativas mais práticas para o manejo hormonal.
Nesse cenário, o implante hormonal surge como uma opção que promete eficácia e comodidade. Antes de tomar a decisão, é preciso buscar um médico ginecologista para ter o melhor direcionamento possível para o seu caso.
O implante hormonal é um pequeno bastonete flexível, com poucos centímetros de comprimento, inserido logo abaixo da pele, geralmente na parte superior do braço. Sua função é liberar doses controladas e contínuas de hormônios diretamente na corrente sanguínea, por um período que pode variar de alguns meses a vários anos.
Esses implantes são métodos contraceptivos de longa duração, reversíveis e altamente eficazes, utilizando apenas progestina para prevenir a gravidez. A taxa de falha é mínima, registrando menos de uma gravidez a cada 1.000 implantes utilizados por três anos.
Após a inserção, realizada em consultório médico com anestesia local, o implante começa a liberar gradualmente o hormônio contido em sua matriz.
Essa liberação sistêmica atua em todo o corpo. No caso de um implante contraceptivo, por exemplo, o hormônio impede a ovulação e torna o muco cervical mais espesso, dificultando a passagem dos espermatozoides.
Já em terapias de reposição hormonal, o objetivo é devolver ao corpo níveis de hormônios que caíram drasticamente, como o estrogênio na menopausa, aliviando os sintomas associados a essa fase.
É fundamental entender que "implante hormonal" é um termo amplo. Existem diferentes tipos, com hormônios, indicações e perfis de segurança distintos. O implante de Etonogestrel, por exemplo, é um método contraceptivo de haste única reconhecido por sua alta segurança e eficácia.
Estudo publicado na pharmaceuticals, em 2021, mostra um Índice Pearl (que mede a taxa de falha) de zero, indicando sua excelência na prevenção da gravidez. A escolha depende exclusivamente da necessidade da paciente e da avaliação médica.
A indicação de um implante hormonal é um ato médico e deve ser individualizada. As principais finalidades clínicas são:
Como todo tratamento médico, os implantes hormonais oferecem vantagens e apresentam potenciais riscos. A decisão deve ser compartilhada entre médica ou médico e paciente após uma análise cuidadosa.
A conveniência é um dos maiores atrativos. Uma vez inserido, o implante atua por um longo período sem a necessidade de intervenção diária. Uma das grandes vantagens do implante contraceptivo é sua longa duração, o que elimina a preocupação diária com a ingestão de pílulas.
Além de prevenir a gravidez de forma altamente eficaz, ele pode trazer o benefício adicional de reduzir ou até mesmo cessar o ciclo menstrual. Para mulheres na menopausa, o alívio dos sintomas pode representar uma melhora significativa na qualidade de vida.
Os efeitos colaterais variam conforme o hormônio. Implantes contraceptivos de progestagênio podem causar irregularidade menstrual, especialmente nos primeiros meses, além de acne, dor de cabeça ou alterações de humor em algumas usuárias.
As alterações no padrão de sangramento menstrual são um aspecto negativo frequentemente relatado e a principal razão para a remoção precoce do implante. Isso inclui ciclos irregulares, sangramento de escape (spotting) ou até mesmo a ausência de menstruação (amenorreia).
Comparado a outros métodos contraceptivos de longa duração, como o DIU hormonal, o implante subdérmico pode apresentar um risco maior de causar efeitos colaterais como acne e ganho de peso.
Essa diferença pode levar a uma taxa mais elevada de insatisfação e à remoção antecipada do dispositivo por parte das usuárias. Já os implantes com hormônios androgênicos, como a gestrinona (presente no "chip da beleza"), estão associados a riscos mais sérios, como:
O dispositivo popularizado como "chip da beleza" ganhou fama por promessas de emagrecimento, ganho de massa muscular e aumento da libido. Geralmente, esses implantes contêm gestrinona, um hormônio com efeitos androgênicos e anabolizantes.
Em 2024, a Agência Nacional de Vigilância Sanitária (Anvisa) proibiu a manipulação, fabricação, comercialização e uso de implantes hormonais à base de gestrinona para fins estéticos.
A decisão foi baseada na ausência de estudos que comprovem sua segurança e eficácia para essas finalidades, além do alto risco de efeitos adversos graves e, por vezes, irreversíveis.
Tanto a inserção quanto a remoção do implante são procedimentos simples e rápidos, feitos no próprio consultório médico.
Embora ambos sejam métodos contraceptivos de longa duração, sua forma de ação é diferente. O implante hormonal (subdérmico) libera hormônios na corrente sanguínea, tendo um efeito sistêmico, ou seja, em todo o corpo.
O DIU hormonal, por sua vez, é inserido dentro do útero e sua ação é predominantemente local, liberando uma dose menor de hormônio diretamente no órgão. Isso resulta em diferentes perfis de efeitos colaterais e adaptação para cada mulher.
É importante notar que, ao comparar o implante subdérmico com o DIU hormonal, o implante pode estar associado a um risco significativamente maior de causar efeitos colaterais como acne e ganho de peso. Essa diferença nos perfis de efeitos colaterais contribui para uma maior taxa de insatisfação e remoção precoce do implante em algumas usuárias.
A decisão de usar um implante hormonal nunca deve ser tomada sem orientação profissional. É essencial procurar um ginecologista ou endocrinologista para uma avaliação completa. A consulta é necessária para:
Somente um profissional qualificado pode realizar o procedimento de forma segura e garantir o acompanhamento adequado.
Este conteúdo tem caráter informativo e não substitui avaliação médica. Em caso de dúvidas, procure um especialista habilitado.
NAVEGUE PELAS NOSSAS UNIDADES